急性増悪喘息治療措置
急性増悪を呈し、サルブタモール投与から30分経過してもなお胸部圧迫感および呼吸困難が持続している「胸部圧迫感型喘息」の患者に対し、次に講じるべき治療上の措置は何か。
サルブタモール初回投与後30分で症状が持続する「胸部圧迫感型喘息」の急性増悪に対しては、**直ちに吸入抗コリン薬(イプラトロピウム臭化物)の追加併用と全身性副腎皮質ステロイドの早期導入を開始し、1時間後の再評価で改善が不十分であれば入院および静注硫酸マグネシウムを考慮する**。
---
## 急性喘息増悪に対する治療戦略(初回SABA不応時の対応)
### 1. 現状の重症度評価とリスク層別化
初回SABA(サルブタモール)投与後30分で症状が持続する場合、少なくとも**中等症~重症の増悪**と判断する。以下の項目を直ちに評価する:
- **呼吸数**:小児では年齢別基準値(2-12ヶ月:<50回/分、1-5歳:<40回/分)を超える頻呼吸の有無[2]
- **SpO₂**:目標値≥94%(小児6-11歳)[2][3]
- **PEF**:予測値または自己最良値の50%未満は重症を示唆[4][5]
- **補助呼吸筋の使用、会話困難、頻脈**:重症度評価の核心的指標[5][10]
**致死的喘息の危険因子**として、過去の挿管歴、過去1年以内の入院/救急受診、経口ステロイド使用歴、SABA過剰使用(月1缶以上)、ICS非使用、精神疾患/心理社会的問題の有無を確認する[8][9]。
### 2. 直ちに講じるべき治療措置(30分時点)
#### A. 吸入抗コリン薬(イプラトロピウム臭化物)の追加
中等症~重症の増悪でSABA初回投与に反応不良の場合、イプラトロピウム臭化物の追加併用が強く推奨される[1][2][5]。
| 投与経路 | 用量 | 頻度 |
|---------|------|------|
| pMDI + スペーサー | 20mcg/吸入 × 4吸入 | SABAと同時に20分毎、計3回 |
| ネブライザー | 250mcg | SABAと同時に20分毎、計3回 |
**エビデンスレベル**:GINA 2025では中等症~重症増悪におけるイプラトロピウムの追加を推奨(Evidence D)[1][2]。SIGN/BTSガイドラインでは重症増悪の初期治療として酸素駆動ネブライザーでのサルブタモール5mg+イプラトロピウム0.5mgの併用を推奨[5]。
#### B. 全身性副腎皮質ステロイドの早期導入
SABA初回投与後30分で症状持続する場合、**経口プレドニゾロン**の投与を遅延なく開始する[1][2][3]。
| 対象 | 用量 | 投与期間 |
|------|------|---------|
| 成人 | プレドニゾロン 40-50mg/日 朝1回 | 5-7日間[3] |
| 小児(6-11歳) | プレドニゾロン 1-2mg/kg/日(最大40mg)朝1回 | 3-5日間[3] |
| 小児(2-5歳) | プレドニゾロン 1-2mg/kg/日(最大30mg) | 3-5日間[2] |
| 小児(<2歳) | プレドニゾロン 1-2mg/kg/日(最大20mg) | 3-5日間[2] |
**代替オプション**:
- 経口デキサメタゾン 0.3-0.6mg/kg(最大12mg)[2]
- 静注メチルプレドニゾロン 1mg/kg 6時間毎(経口不能時)[2]
#### C. 酸素療法の適正化
SpO₂目標値を設定し、必要に応じて酸素投与を開始する:
- **成人・青年**:SpO₂ 93-95%[3][6]
- **小児(6-11歳)**:SpO₂ ≥94%[2][3]
- **小児(5歳以下)**:SpO₂ ≥94-98%[4]
**注意点**:高濃度酸素(100%)は避け、調節酸素療法を実施する。パルスオキシメトリーは濃色皮膚で酸素飽和度を過大評価する可能性があるため注意[3]。
### 3. 1時間後の再評価と治療方針決定
初回治療開始から**1時間後**に必ず再評価を行う[1][2][4]。
#### 良好な反応(PEF >60%予測値/自己最良値、症状改善)
- SABAを必要に応じて3-4時間毎に継続
- 経口ステロイドを完了まで継続
- 3-4時間観察後、再発なければ帰宅可能[4]
- 退院時はICS含有コントローラー(ICS-ホルモテロール SMARTが望ましい)を処方[3][4]
#### 不良な反応(PEF <60%、症状持続または悪化)
- **入院適応**を検討:以下の場合は入院/ICU入室を考慮[4][6]
- 生命徴候の悪化(SpO₂低下、頻呼吸増悪)
- PEF/FEV₁の持続的低値または悪化
- 低酸素血症または高二酸化炭素血症の持続
- 呼吸不全の徴候(傾眠、錯乱、沈黙胸)
- **静注硫酸マグネシウム**の投与を検討[1][2][5][6]
- 成人:1.2-2g を20分かけて静注[5][6]
- 小児(≥2歳):40-50mg/kg(最大2g)を10-20分かけて静注[2]
- **エビデンスレベル**:Evidence D(GINA 2025)[1]
- **持続ネブライザー**によるSABA投与(重症不応例)[5]
- サルブタモール 5-10mg/時間(専用ネブライザー必要)
### 4. 治療中に避けるべき介入
急性喘息増悪において以下の介入は推奨されない[4][6]:
- **鎮静薬**:禁忌(呼吸抑制リスク)
- **鎮咳薬**:回避
- **去痰薬**:咳嗽を悪化させる可能性
- **胸部理学療法**:患者の不快感を増大
- **抗生物質**:肺感染の明確な証拠がない限り不要
- **大量輸液**:不要
- **アミノフィリン静注**:有効性と安全性の懸念からルーチン使用は推奨されない[4]
### 5. 治療アルゴリズム
以下のフローチャートは、急性喘息増悪の評価と管理の全体像を示している。
**小児の急性喘息増悪管理アルゴリズム:**
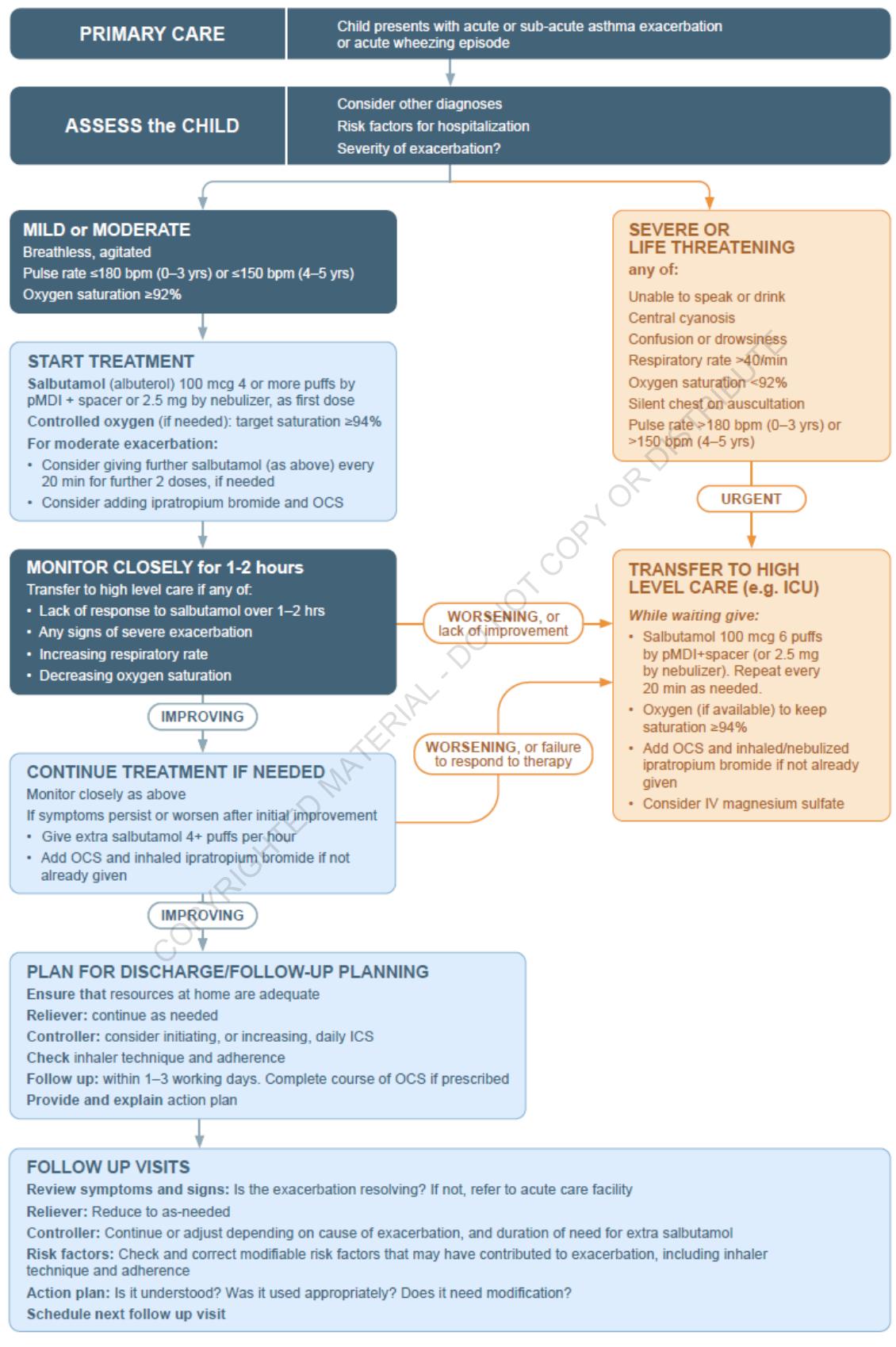
*図1:小児の急性喘息増悪における重症度分類と治療方針決定のための臨床意思決定支援フローチャート*
**プライマリケアにおける急性喘息増悪の評価と管理:**
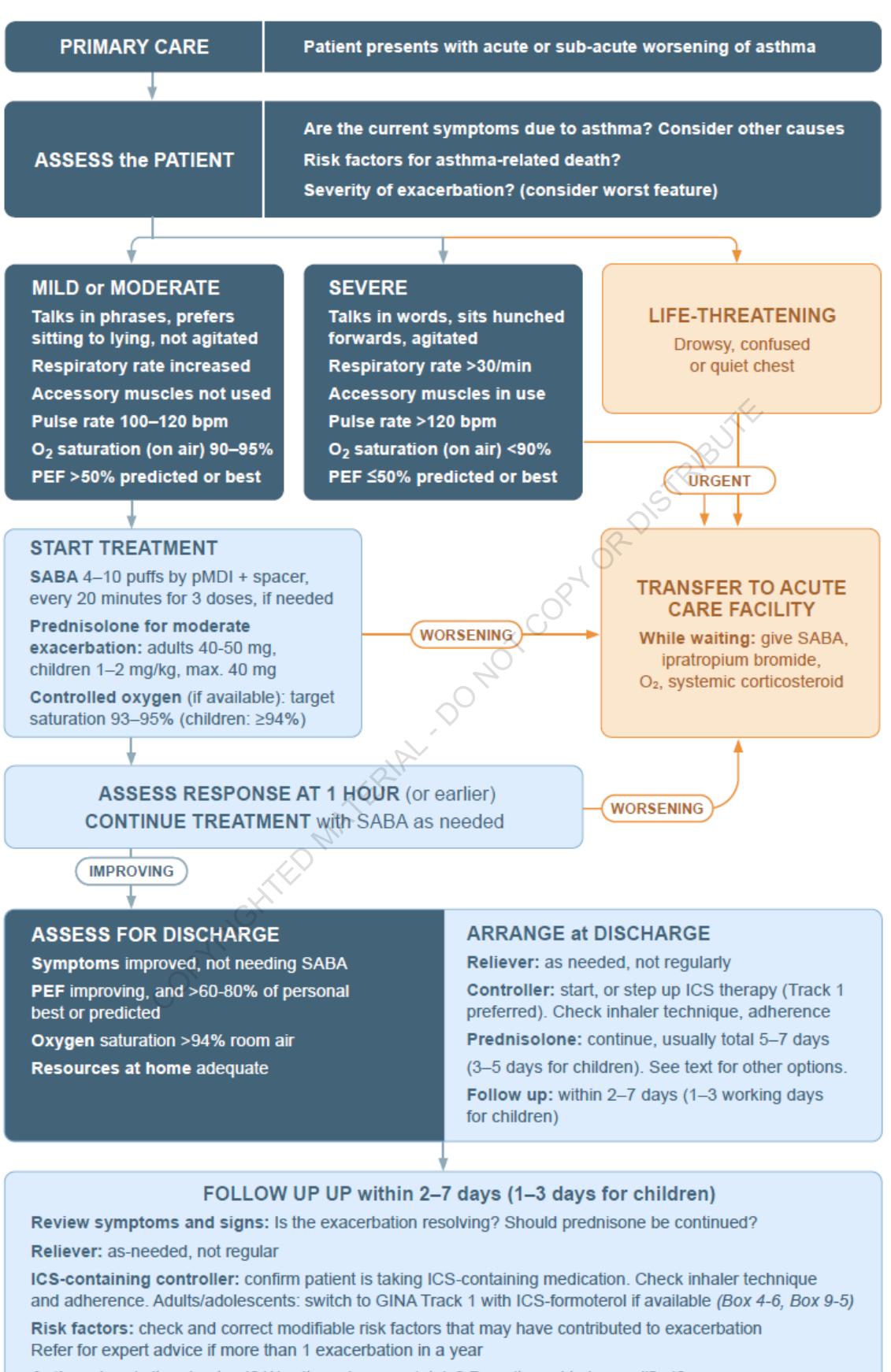
*図2:プライマリケアにおける急性喘息増悪の重症度評価と治療経路を定義する臨床フローチャート*
**救急外来における急性喘息増悪管理:**
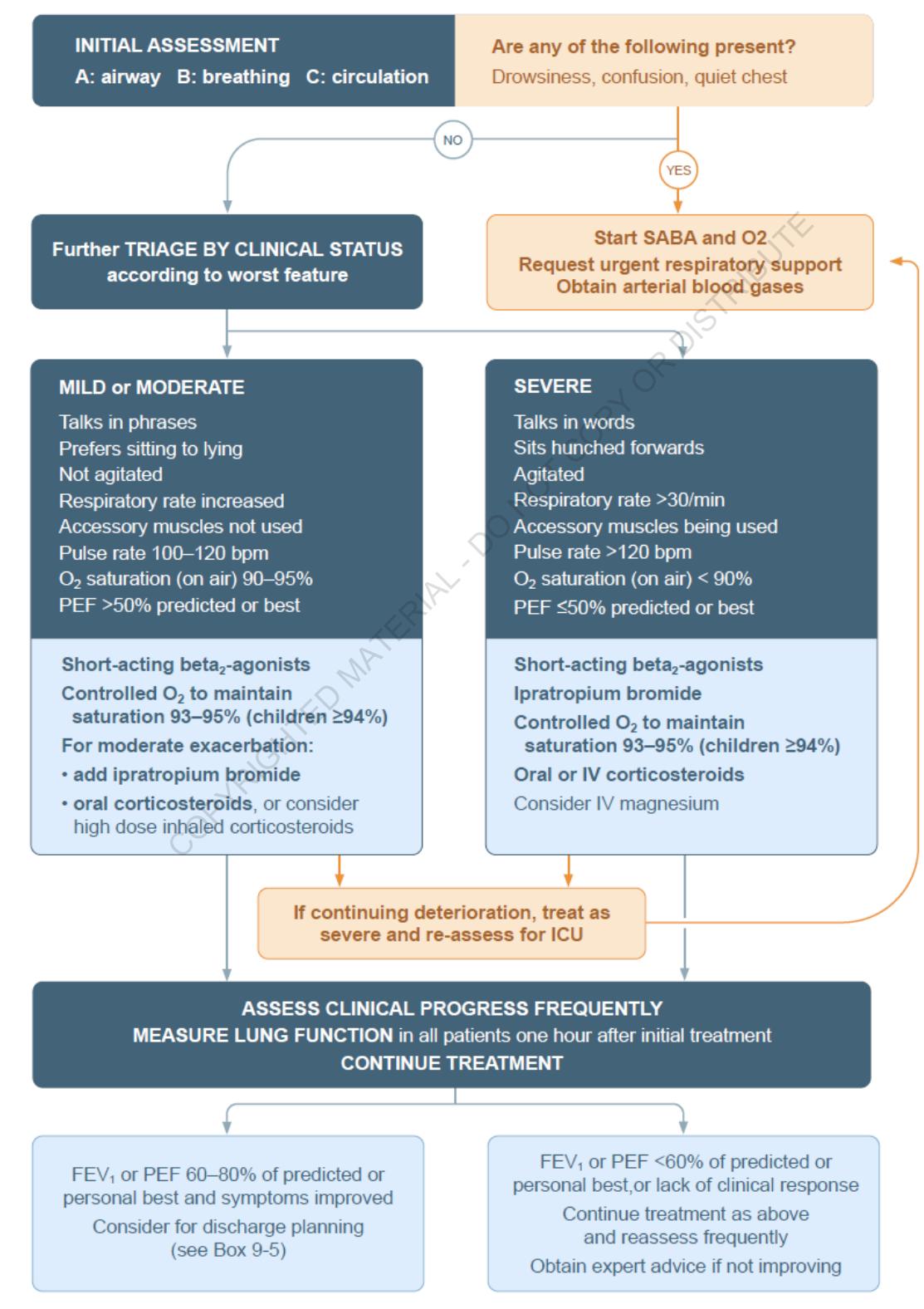
*図3:救急外来における急性喘息増悪のトリアージ、評価、治療プロトコル*
**成人の急性喘息救急管理アルゴリズム:**
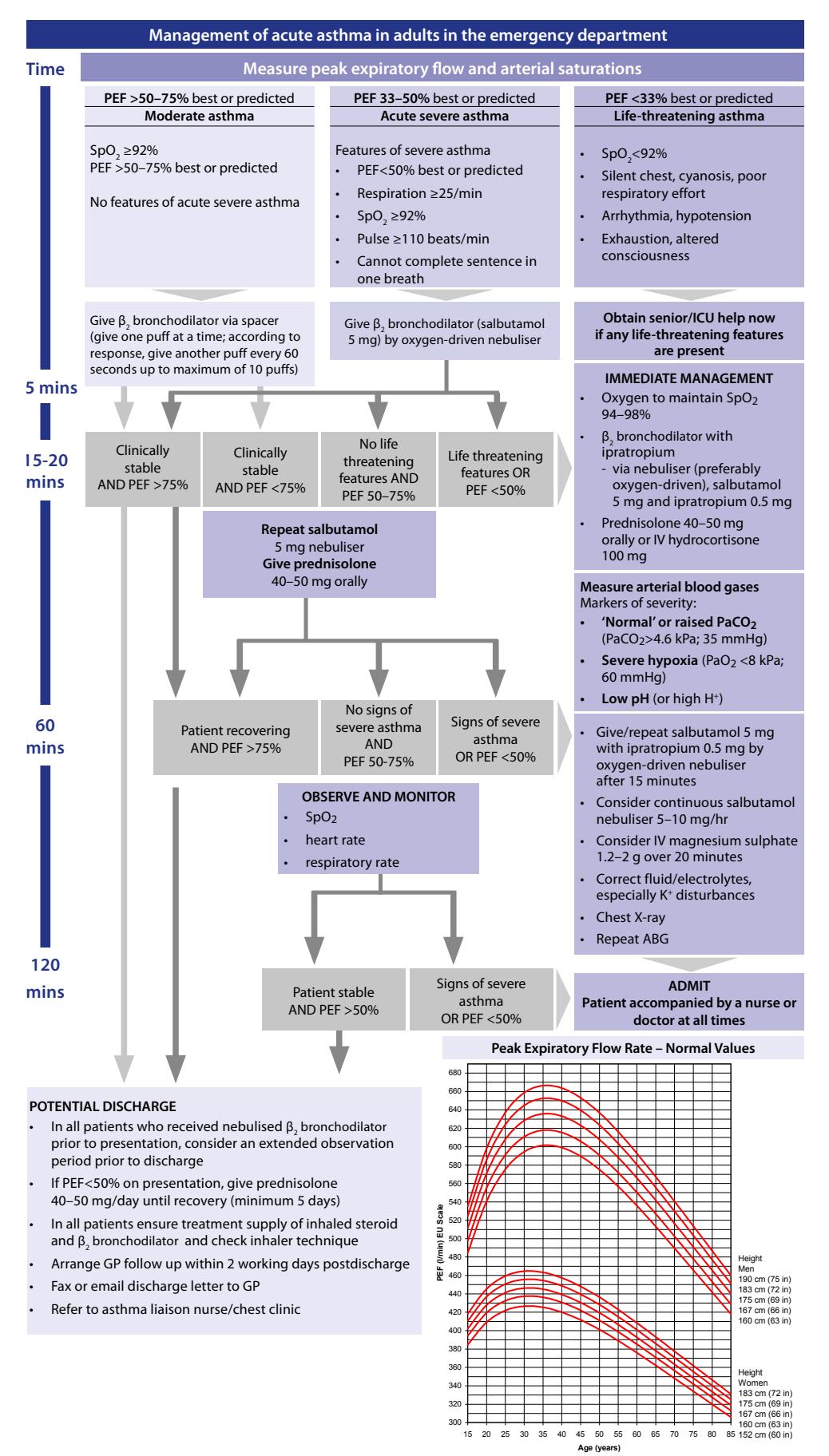
*図4:成人の急性喘息における中等症から生命危機に至るまでの重症度分類と時間軸に基づく治療プロトコル*
---
### 6. 「胸部圧迫感型喘息」に関する考察
「胸部圧迫感型喘息」は標準的な喘息表現型分類ではないが、以下の病態生理が関与する可能性がある:
- **気道平滑筋攣縮の優位**:胸部圧迫感は主に気道閉塞によるもので、SABAに対する反応性が比較的良好であることが多い
- **気道炎症の関与**:胸部圧迫感が持続する場合、気道浮腫や粘液分泌亢進による閉塞成分が優位である可能性があり、抗コリン薬とステロイドの早期追加が特に重要
本症例では30分時点で症状持続していることから、気道攣縮成分に加えて炎症性浮腫成分が関与している可能性が高く、**イプラトロピウム追加と全身性ステロイド導入の緊急性は高い**。
---
### 7. モニタリング計画
| パラメータ | 頻度 | 目標 |
|-----------|------|------|
| SpO₂ | 継続的または15分毎 | ≥94%(小児)、93-95%(成人) |
| 呼吸数 | 15-30分毎 | 年齢別正常範囲内 |
| 心拍数 | 15-30分毎 | 改善傾向 |
| PEF/FEV₁ | 1時間後、その後必要に応じて | >60%予測値 |
| 意識レベル | 継続的観察 | 清明維持 |
| 副作用モニタリング | SABA投与毎 | 頻脈、振戦、低カリウム血症 |
---
### 8. 退院基準とフォローアップ計画
以下の条件を満たせば退院可能[4][6]:
- 症状が消失し、1-2時間再発なし
- PEF >60%予測値/自己最良値
- SpO₂が室内気で目標範囲内
- 家庭での管理が可能で、緊急時アクセスが確保されている
**退院時処方**:
- 経口プレドニゾロン:5-7日間継続(漸減不要)
- ICS含有コントローラー:ICS-ホルモテロール SMARTが望ましい[3][4]
- SABA:必要時4時間毎(24時間最大12吸入まで)[2]
- 早期(1週間以内)の呼吸器専門医フォローアップ予約
---
**免責事項**:本内容はGINA 2025ガイドラインおよび関連文献に基づくAI生成の診療支援情報です。実際の臨床判断は、患者個別の状態、併存疾患、アレルギー歴、施設のプロトコルを考慮した上で担当医の裁量により行ってください。記載された用量は一般的なガイドライン推奨値であり、個々の患者への適用には専門医の判断が必要です。
---
### Further Diagnostic Suggestions (Reference Only)
To enable a more accurate assessment, if available, please consider providing:
* **PEF/FEV₁測定値(初回および30分後)**:客観的な気道閉塞の程度と治療反応性の定量評価に不可欠
* **SpO₂(室内気)**:低酸素血症の有無は重症度分類と入院判断の核心的指標
* **動脈血ガス分析(重症例)**:PaCO₂上昇(>42-45mmHg)は呼吸筋疲労と切迫呼吸不全を示唆[10]