Doença Arterial Coronariana Idoso
Para um paciente idoso do sexo masculino com histórico de doença arterial coronariana (pós-implante de stent), fibrilação atrial, insuficiência cardíaca e infarto cerebral — após manejo conservador de perfuração gastrointestinal — quando deve ser iniciada a terapia de anticoagulação?
## Conclusão
Para este paciente idoso com múltiplas comorbidades e história recente de perfuração gastrointestinal tratada conservadoramente, a anticoagulação deve ser adiada por pelo menos 7 dias após a cessação do sangramento, com reavaliação individualizada do risco tromboembólico versus risco de ressangramento antes da reintrodução.
---
## Análise Clínica Detalhada
### Contexto do Paciente
Trata-se de um paciente geriátrico do sexo masculino com um perfil de alto risco complexo:
- **Doença arterial coronariana (DAC)** pós-implante de stent farmacológico (DES)
- **Fibrilação atrial (FA)** — indicação formal de anticoagulação crônica
- **Insuficiência cardíaca (IC)** — provável fração de ejeção preservada (HFpEF) ou reduzida, ambas com indicação de anticoagulação na presença de FA [8]
- **Infarto cerebral prévio** — elevando o escore CHA₂DS₂-VASc
- **Perfuração gastrointestinal** tratada conservadoramente — evento hemorrágico grave que contraindica anticoagulação imediata
### Risco Tromboembólico vs. Risco Hemorrágico
**Risco Tromboembólico (CHA₂DS₂-VASc):**
- IC: +1
- Hipertensão (provável): +1
- Idade ≥75 anos: +2
- DAC: +1 (vascular disease)
- Infarto cerebral prévio: +2
- **Escore estimado: ≥7** — risco muito elevado de AVC isquêmico
**Risco Hemorrágico (HAS-BLED):**
- Idade ≥65 anos: +1
- HAS não controlada (provável): +1
- AVC prévio: +1
- Sangramento GI recente: +2
- Uso de antiplaquetários (stent recente): +1
- **Escore estimado: ≥5** — risco hemorrágico muito elevado [6]
> ⚠️ **Nota Geriátrica Crítica**: Pacientes com alto escore HAS-BLED também apresentam inerentemente alto risco trombótico [6]. A decisão não é binária, mas sim de janela terapêutica.
### Evidências para o Timing de Reinício da Anticoagulação
#### 1. Após Sangramento Gastrointestinal
A diretriz ESGE (European Society of Gastrointestinal Endoscopy) recomenda [13]:
- **Reinício do anticoagulante a partir do dia 7** após a cessação do sangramento, considerando o benefício líquido na redução de eventos tromboembólicos e mortalidade
- Em pacientes de **alto risco trombótico** (válvula cardíaca protética, TEV <3 meses), recomenda-se heparina de baixo peso molecular (HBPM) em dose profilática nas primeiras 48-72h, com titulação para dose terapêutica
Para o manejo perioperatório de anticoagulação em FA, o fluxograma abaixo ilustra a abordagem recomendada:
**O fluxograma a seguir ilustra o manejo perioperatório de anticoagulação em pacientes com FA:**
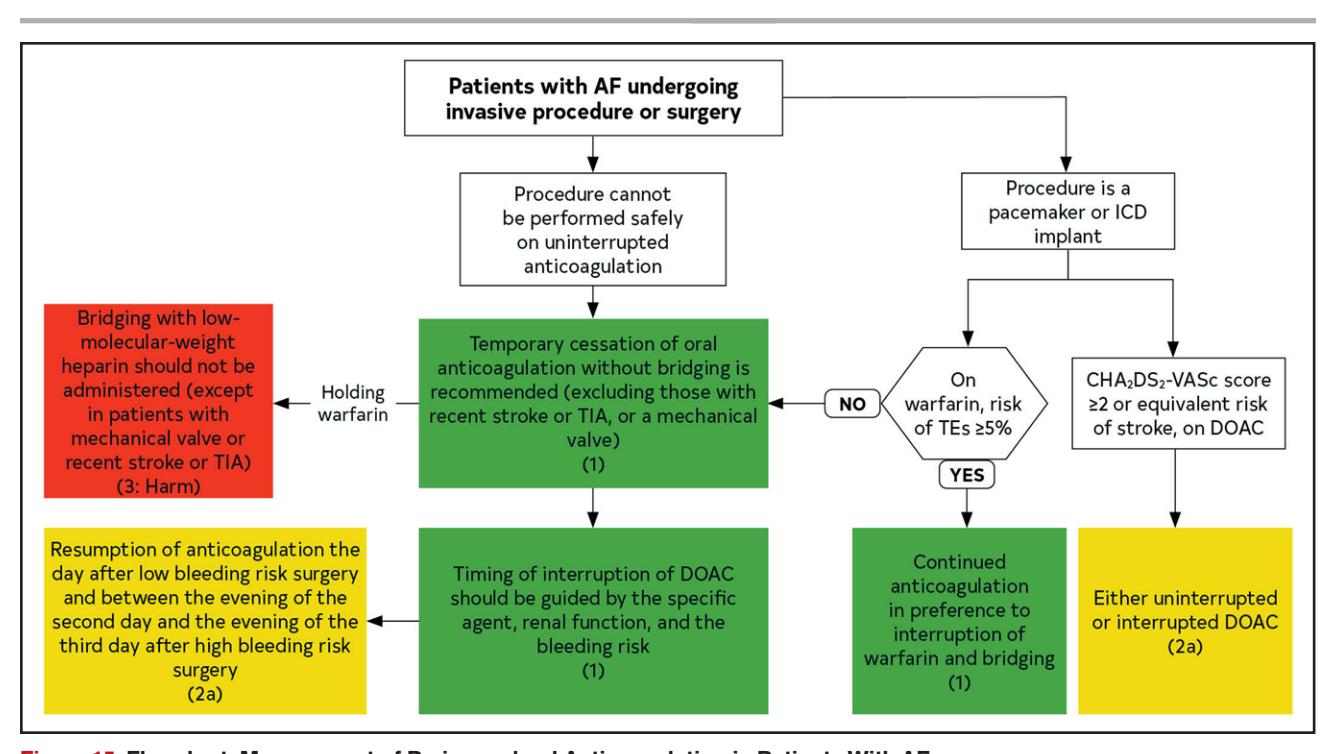
*Figura: Fluxograma de manejo perioperatório de anticoagulação em pacientes com FA submetidos a cirurgia, enfatizando a evitação de bridging rotineiro e protocolos específicos para DOACs.*
#### 2. Após AVC Isquêmico em FA
As diretrizes atuais apresentam recomendações baseadas em consenso de especialistas [2][7][10]:
| Gravidade do Evento | Timing de Início da Anticoagulação |
|---------------------|-----------------------------------|
| AIT sem infarto visível na imagem | Início nas primeiras 24h [10] |
| AVC leve a moderado | 4-14 dias após o início dos sintomas [2][7] |
| AVC moderado a grave | Regra "1-3-6-12" (EHRA): 1 dia para AIT, 3 dias para leve, 6 dias para moderado, 12 dias para grave [2] |
O estudo ELAN (n=2.013) demonstrou que a anticoagulação precoce reduz o risco de recorrência de AVC sem aumentar o risco de sangramento, comparada à anticoagulação tardia [2]. O estudo TIMING (n=888) sugeriu não inferioridade da anticoagulação precoce (≤4 dias) versus tardia [2].
**O diagrama abaixo compara as recomendações das principais diretrizes para o timing de início da anticoagulação pós-AVC:**
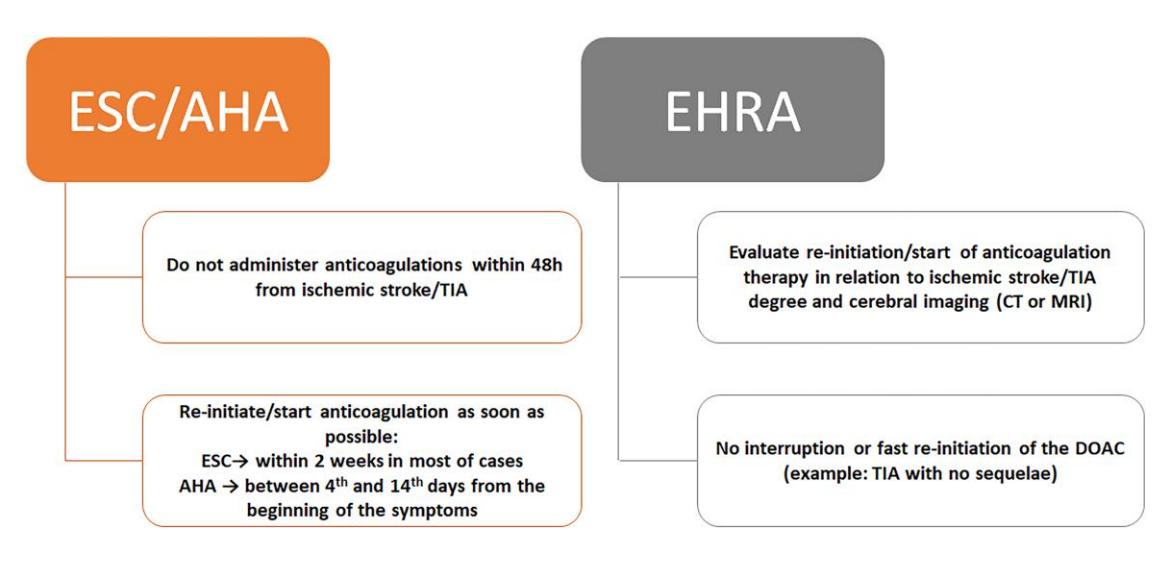
*Figura: Comparação estruturada das diretrizes ESC/AHA e EHRA para o timing de início ou reinício da anticoagulação após AVC isquêmico ou AIT.*
#### 3. Manejo de Antiplaquetários (Contexto do Stent)
Para pacientes com stent farmacológico (DES) [9][11]:
- **Sangramento com risco de vida**: Suspender P2Y12, manter AAS
- **Após cessação do sangramento**: Reiniciar P2Y12 em 5 dias
- **Tripla terapia (AAS + clopidogrel + DOAC)**: Recomendada por 1-4 semanas pós-ICP, seguida de dupla terapia (clopidogrel + DOAC) por até 1 ano, depois DOAC em monoterapia [11]
> ⚠️ **Alerta de Segurança Geriátrica**: Pacientes com >5 medicamentos apresentam risco elevado de interações medicamentosas (DDIs). Avaliar obrigatoriamente função renal (CrCl por Cockcroft-Gault) antes de iniciar DOAC, mesmo sem diagnóstico prévio de doença renal.
### Estratégia Recomendada (Passo a Passo)
Considerando a complexidade do caso, propõe-se a seguinte abordagem sequencial:
**Fase 1: Estabilização (Dias 1-7 pós-cessação do sangramento)**
- Manter sem anticoagulante
- Avaliar necessidade de proteção gastroprotetora (IBP)
- Monitorizar sinais de ressangramento
- Calcular CrCl e função hepática
**Fase 2: Reintrodução da Antiagregação (Dia 5-7)**
- Reiniciar AAS 81 mg/dia (se indicado para proteção do stent) [9]
- Se o stent for recente (<6-12 meses para DES), considerar reinício de clopidogrel em dia 5 [9]
- **Não adicionar antiplaquetário para DAC estável sem stent** [3][12]
**Fase 3: Reintrodução da Anticoagulação (A partir do Dia 7)**
- Iniciar DOAC em dose ajustada para função renal e idade
- **Apixaban 2,5 mg 12/12h** (se CrCl 15-25 mL/min ou ≥2 critérios: idade ≥80, peso ≤60 kg, Cr ≥1,5 mg/dL) ou **5 mg 12/12h** (padrão)
- **Edoxaban 30 mg/dia** (se CrCl 15-50 mL/min, peso ≤60 kg, ou uso de inibidores de glicoproteína-P)
- **Rivaroxaban 15 mg/dia** (se CrCl 15-49 mL/min)
- **Dabigatran 110 mg 12/12h** (se idade ≥80 anos, ou uso de verapamil, ou alto risco hemorrágico)
**Fase 4: Transição para Monoterapia (Após 6-12 meses)**
- Após período de janela do stent, suspender antiplaquetário e manter DOAC em monoterapia [1][5]
- O estudo ADAPT AF-DES demonstrou não inferioridade da monoterapia com NOAC versus terapia combinada em pacientes com DES >1 ano [1]
### Considerações Especiais
**Quanto ao AVC isquêmico recente:**
- Se o infarto cerebral for de pequeno a moderado porte, a anticoagulação pode ser iniciada entre 4-14 dias [2][7]
- Se houver transformação hemorrágica do infarto, adiar conforme gravidade
**Quanto à perfuração GI:**
- A anticoagulação só deve ser reiniciada após confirmação de cicatrização completa (avaliação clínica e/ou endoscópica)
- Considerar uso de DOAC com menor risco de sangramento GI (apixaban ou edoxaban vs. rivaroxaban)
**Quanto à insuficiência cardíaca:**
- Na HFpEF com FA, a anticoagulação é indicada em praticamente todos os pacientes, a menos que haja contraindicação absoluta [8]
---
### Further Diagnostic Suggestions (Reference Only)
To enable a more accurate assessment, if available, please consider providing:
- **CrCl (Cockcroft-Gault)**: Essencial para determinar a dose segura do DOAC e avaliar clearance renal
- **Tempo exato desde a perfuração GI e desde o AVC**: Para definir a janela precisa de reintrodução
- **Tipo e data do stent coronariano (BMS vs. DES)**: Determina a duração necessária da dupla antiagregação
- **Tamanho do infarto cerebral e presença de transformação hemorrágica**: Impacta diretamente o timing da anticoagulação pós-AVC
---
*Este conteúdo é gerado por IA com base em evidências recuperadas. Destina-se exclusivamente a referência clínica. Por favor, verifique as fontes originais e aplique o julgamento clínico individualizado para cada paciente.*