早期妊娠诊断流程
妊娠6周,血HCG 12000 IU/L,超声未见宫内及附件区孕囊,下一步诊断流程和影像选择应怎么定?
## 诊断思路与影像选择
该病例的核心挑战在于:**β-hCG水平(12,000 IU/L)已显著超过经阴道超声(TVS)的判别区(discriminatory zone)上限(1,000–3,500 IU/L),但超声仍未显示宫内妊娠(IUP)或附件区异位妊娠(EP)征象**。根据检索到的指南,这种情况应归类为**不明位置妊娠(Pregnancy of Unknown Location, PUL)**,这是一个临时分类而非最终诊断[1][6]。
PUL的最终转归包括:正常IUP(34%–40%)、自然流产/失败PUL(44%–69%)、异位妊娠(EP,在寻求流产的PUL患者中发生率为4%–8%),以及持续性PUL(约2%)[2][6]。鉴于β-hCG已远超判别区,**异位妊娠(尤其是输卵管妊娠)或早期宫内妊娠失败的可能性显著增高**,需优先排查EP。
---
## 诊断流程
### 第一步:紧急评估与危险信号筛查
- **血流动力学稳定性**:评估生命体征(血压、心率),排除异位妊娠破裂导致的失血性休克。
- **症状评估**:腹痛(性质、部位、程度)、阴道出血(量、持续时间)、肩部疼痛、肛门坠胀感(提示腹腔内出血)。
- **体格检查**:宫颈举痛、附件区压痛或包块、腹部反跳痛。
**危险信号(Red Flags)**:血流动力学不稳定、剧烈腹痛、腹膜刺激征 → 需立即启动急诊处理流程,考虑腹腔镜探查或开腹手术。
### 第二步:重复经阴道超声(TVS)——首选影像学检查
**影像选择**:**高分辨率经阴道超声(TVS)** 是评估PUL的金标准影像学手段[1][7]。腹部超声(TAS)敏感性显著低于TVS,不推荐作为首选。
**关键观察要点**:
- **宫内**:仔细扫查宫腔,寻找孕囊(gestational sac, GS)、卵黄囊(yolk sac)或胚芽(fetal pole)。注意假孕囊(pseudogestational sac)——宫腔内积液,见于约10%–20%的EP,需与真孕囊鉴别(真孕囊呈偏心性、双环征)。
- **附件区**:重点扫查输卵管区域,寻找附件区包块(adnexal mass)、输卵管环征(tubal ring sign)或胚芽/心管搏动。
- **盆腔游离液体**:提示EP破裂或流产可能。
**关键原则**:**β-hCG水平不应作为是否进行超声检查的依据**。ACEP临床政策明确指出,所有出现腹痛或阴道出血的早期妊娠患者均应接受盆腔超声检查,无论β-hCG水平如何[7]。延迟影像学检查可能导致EP诊断延误超过5天[7]。
### 第三步:血清标志物动态监测
**β-hCG动态监测(48–72小时间隔)** 是PUL管理的核心[1][2]:
| β-hCG变化模式 | 临床意义 | 处理方向 |
|---|---|---|
| 上升 > 66% | 更可能为IUP,但不能排除EP | 重复TVS,密切随访 |
| 下降 ≥ 50% | 更可能为非存活妊娠(IUP或EP) | 随访至β-hCG转阴 |
| 上升 < 66% 或下降 < 50% | 高度怀疑EP(尤其重复TVS未见IUP时) | 按EP管理 |
**孕酮(Progesterone)** 可作为辅助指标:
- ≤ 2 nmol/L(约0.63 ng/mL):高度提示非存活妊娠(IUP或失败PUL),但不能排除EP[1]。
- 孕酮水平受母体年龄、BMI、产次等因素影响,且无法预测PUL的妊娠位置[1]。
### 第四步:风险分层与最终诊断路径
**以下流程图展示了PUL的临床管理路径:**
**PUL诊断与管理临床路径:**
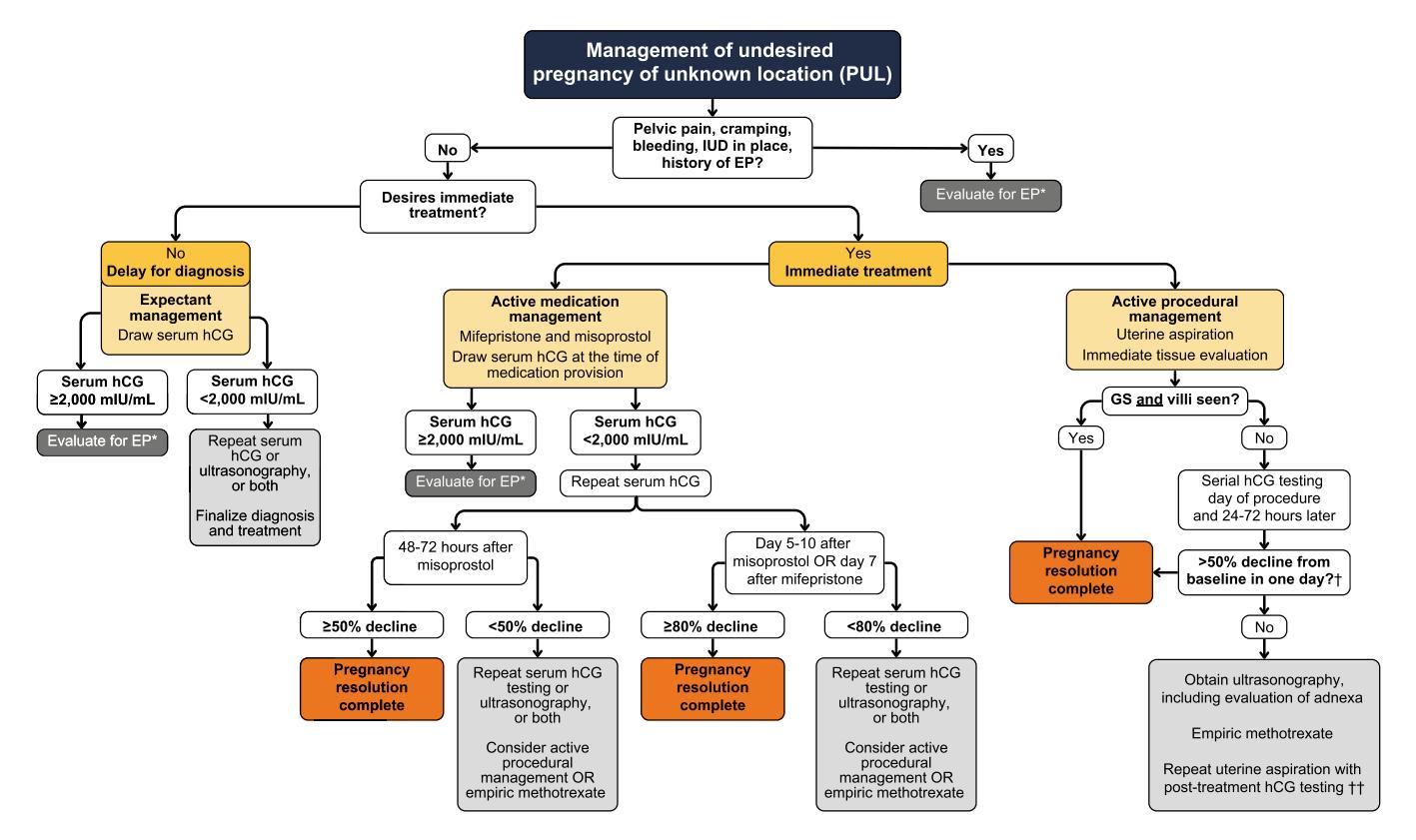
*Figure: 基于症状和β-hCG水平的不期望PUL管理路径,涵盖期待管理、药物管理和手术管理方案*
**两步法PUL风险分层算法(基于孕酮和β-hCG):**
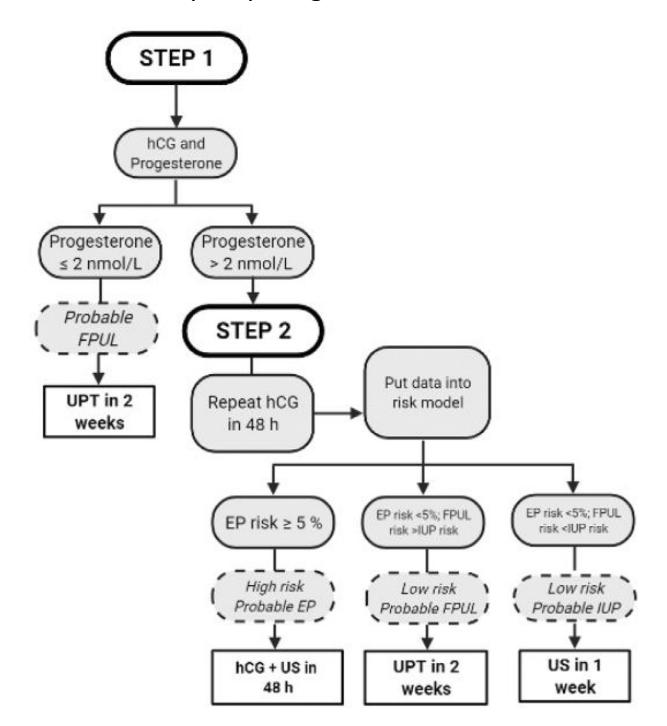
*Figure: 使用血清孕酮和连续β-hCG水平对PUL进行两步法风险分层,将患者分为低、中、高风险类别*
**PUL超声与连续β-hCG监测诊断路径:**
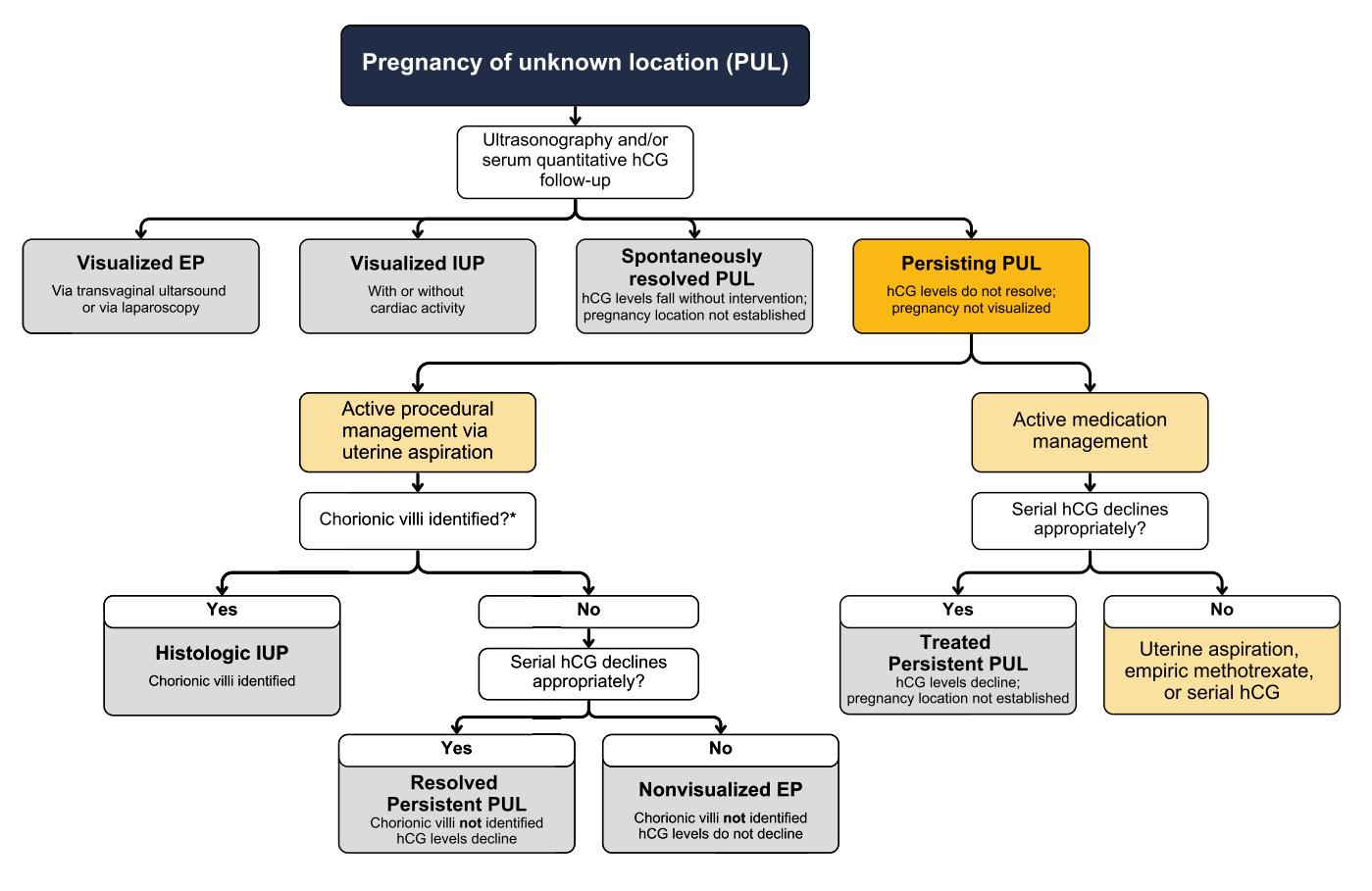
*Figure: 基于超声和连续β-hCG监测的PUL诊断与管理临床路径*
---
## 针对本病例的具体建议
1. **立即重复TVS**:由经验丰富的超声医师进行,重点扫查附件区。β-hCG 12,000 IU/L时,若为正常IUP,TVS几乎应100%可见孕囊。持续未见IUP,EP可能性极高。
2. **动态监测β-hCG**:48小时后复查,评估变化趋势。
3. **考虑诊断性宫腔操作**:若β-hCG持续升高且TVS仍未见IUP,可考虑**超声引导下负压吸引术(uterine aspiration)**,刮出物送病理检查。若病理未见绒毛组织,则高度支持EP诊断[2]。
4. **腹腔镜探查**:若临床高度怀疑EP(如β-hCG上升缓慢、附件区可疑包块、腹痛加重),腹腔镜既是诊断金标准,也可同时进行治疗。
---
### 进一步诊断建议(仅供参考)
为更精准地评估,如条件允许,可考虑补充以下信息:
- **孕酮水平**:有助于判断妊娠存活状态,但无法定位。
- **既往病史**:异位妊娠史、盆腔炎史、输卵管手术史、IUD使用史——均为EP高危因素。
- **症状演变**:腹痛性质(单侧/弥漫性、持续性/间歇性)、阴道出血量变化。
---
*本内容基于检索到的临床指南和共识生成,仅供临床参考。实际诊疗应结合患者具体情况、所在机构资源及多学科会诊意见,并核实原始文献。*